前立腺癌小線源療法とそのテクニック
10のステップに分けたインプラントプログラムメニュー 1-5
(10 のステップに分けたインプラントプログラム)

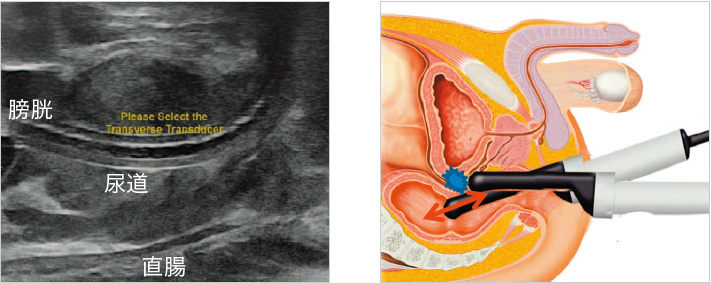
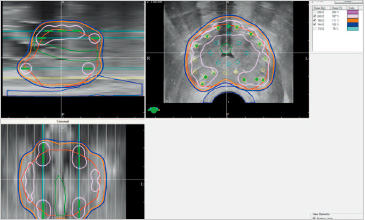
縦断画面で精嚢、BaseからApexまで抵抗なく超音波プローブが移動すること、すなわちプローブが直腸壁にあたって無理な力がかかっていないことを確認する。
事前に直腸診を行い直腸の走行を確認することも重要である。

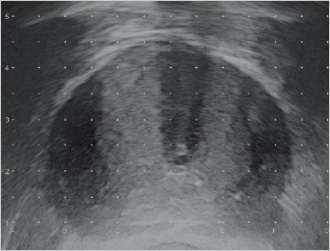
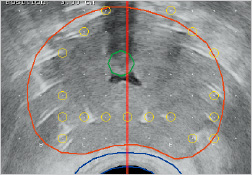
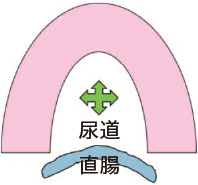
最大画面で辺縁領域に穿刺するニードルの位置が左右均等になることをイメージする(尿道の位置は多少真ん中からずれても可)。
グリッドのポジションと横断画面のバランスをとり、辺縁にニードルが刺しやすいポジショニングを選ぶ
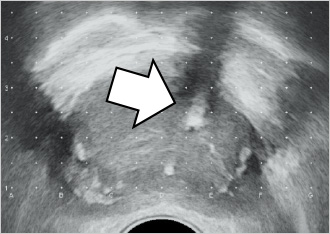
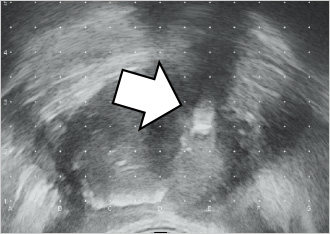
尿道の走行はVariationがあり尿道を真ん中に配置することにはこだわる必要はない白の矢印で示すように、この症例では尿道は前立腺の左側を走行している

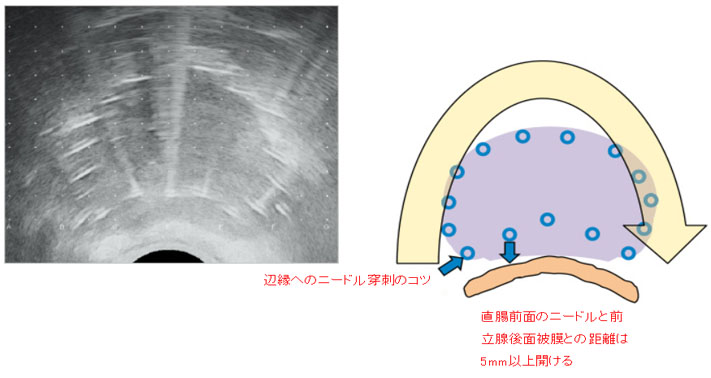
直腸前面以外の辺縁ニードルは被膜直下ギリギリに穿刺する。
術者が超音波を見ながら被膜のギリギリ内側を狙ってニードルの穿刺を行うことが重要。
ニードルの間隔は5-7mmくらいを目安にする。本数にはこだわらず辺縁がまんべんなくカバーできることを目標とする。
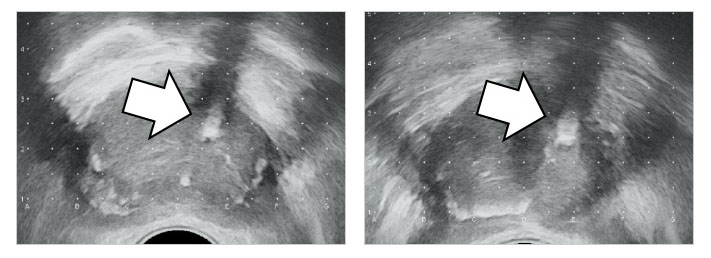
被膜外にニードルを穿刺した状態で線源を挿入すると、線源は術後マイグレーションしてしまうので、超音波で被膜直下ギリギリに穿刺することが重要。
慣れないうちは被膜ギリギリに穿刺するということに不安を感じるが、辺縁に高線量域を作成し、被膜外もしっかり照射するには、ここが大事なポイントとなる。
自信が持てないときは、縦断画面でニードルを押してみて前立腺が一緒に動けばニードルは内側にあり、前立腺の外でニードルが滑っているときは被膜外と判断できる。

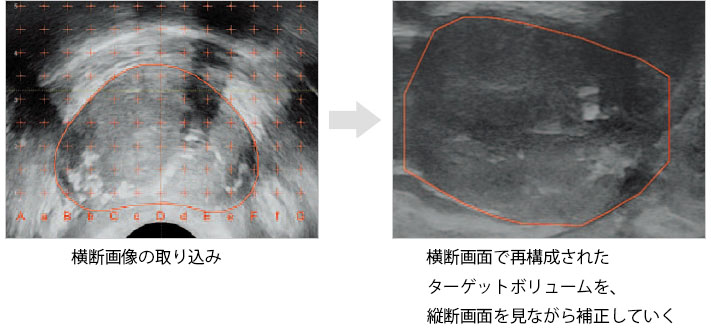
辺縁ニードルの穿刺が終わったら、横断画像の取り込みを再度行う。
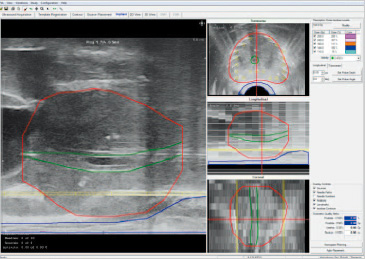
つづいて横断画面の輪郭補正と縦断画像でのターゲットボリュームの確認を行う。
![]()
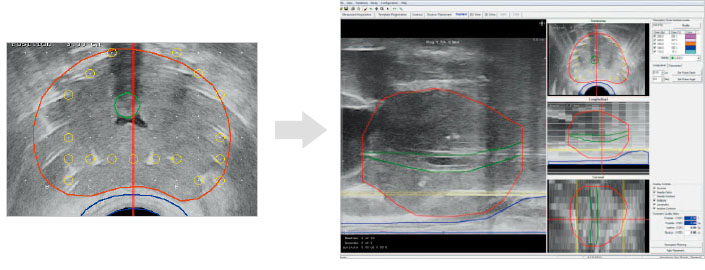
ニードルを穿刺すると、多くの場合前立腺は少し上昇する。尿道の位置移動を参考に輪郭をシフトする。
穿刺により浮腫が多少生じるが、被膜直下に穿刺しておけば浮腫は最小限に抑えられる。
穿刺後、前立腺の輪郭はわかりにくくなるが、あらかじめ術者が被膜直下に正確に穿刺すれば、放射線治療医は穿刺ニードルをガイドに輪郭補正を行えばよい。
このステップの最後に横断画像から再構成された縦断画像をリアルタイムの前立腺縦断画像と補正することで、穿刺後のより正確なターゲットボリューム(赤の輪郭)が設定できる。

横断の最大画面で辺縁ニードルの位置を正確にポジショニングする。

仮想の内部ニードルをおき、仮の線量分布をたてる。
辺縁ニードルと内部ニードルにおける線源個数の比率にはこだわらず、この時点では、単独ならD90>185Gy併用ならD90>135GyでV100>99%を目安に仮の線量分布を作成する。
辺縁ニードルへの線源挿入の項で述べるように、右のコーナーから側壁、天井、左のコーナーの領域に処方線量の150%の高線量域のベルトを作るイメージで治療計画を立てると良いプランができる。
マウントサイナイのプログラムでは、線源個数の比を「辺縁ニードル」:「内部ニードル」=3:1を目安にしているが、この比にこだわる必要はない。
まずは尿道・直腸から離れた辺縁領域に高線量域を作成することを第一とするとよい。
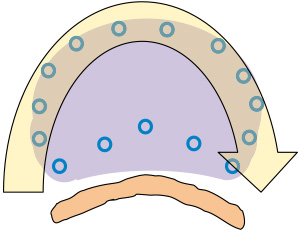
このステップでは右のコーナーから右側壁、天井、左側壁、左コーナーに線源の挿入を行う。
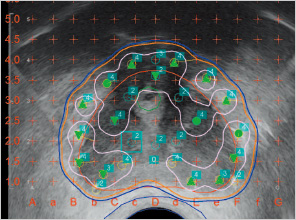
図に示すピンク色の帯の部分は、基本的に尿道と直腸から離れており、安全に高線量域が作れるエリアである。
また、この部分の線量を強化することにより、被膜外に大きなマージン領域が作成可能となる。
このステップのインプラントでは被膜外を十分に治療できているか常に意識する。

被膜直下に線源の挿入をしながら、右上の図の如くトンネルの両側壁と屋根(ドーム)に高線量(処方線量の150% Dose Cloud)の帯(ベルト)を作るイメージをもつとよい。こうすれば被膜外にも大きなマージンができる。

前立腺の側壁と屋根の部分へ線源を挿入する。
辺縁に高線量域を作ること(ピンク色の領域:単独療法で240Gy)。
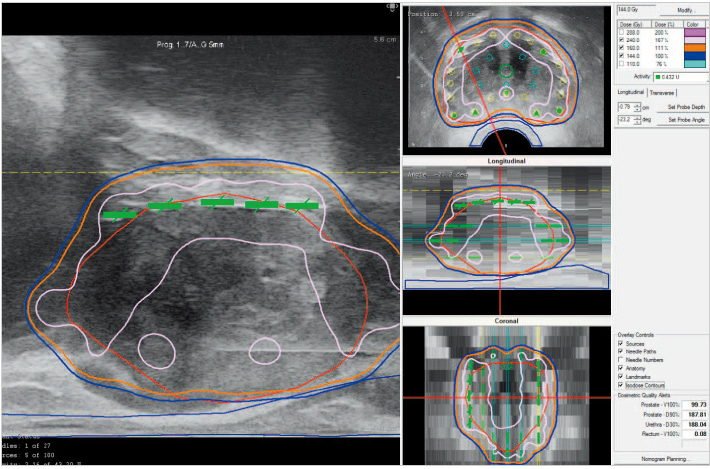
超音波で映し出される実際の前立腺縦断画像に沿って、BaseとApexのギリギリ先端に線源を挿入し、該当のニードルに割り当てられた残りの線源(5個なら残り3個)をその間に均等に挿入する。
ターゲットボリューム(赤色)が160Gyの領域(オレンジ)でマージンを持って囲めていることも常に意識しておく(超音波画像参照)。
ニードル穿刺後はApex側の辺縁がわかりにくくなるが、
(1)あらかじめ穿刺前にApex側のメルクマールとなる血管や石灰化を頭に入れておく
(2)プローブをローテーションしながら縦断画像の変化を頭に入れるの2点を意識するとよい。
計画装置によって提示される前立腺輪郭画像でなく、実際のリアルタイムの前立腺縦断画像に沿って線源を挿入することが重要である。
この部分はあえて高線量域を一定の幅で作成してよい部分であるため、前立腺長や線量分布をみながら臨機応変にシード個数を増やすとよい。
ミックアプリケータをもちいたフリーの線源の使用は、自在性をもって挿入個数を変えられるという点から理にかなっている。