前立腺癌小線源療法とそのテクニック
小線源療法のパラメーターとポイント
非転移性前立腺癌の治療は、副作用を最小限に抑え、局所の制癌コントロールが完全に行われて、はじめて意義のあるものとなる。
小線源療法は適切に行うことにより
(1)前立腺の被膜を超えて確実に治療ができるため、前立腺全摘の切除範囲より広い範囲が治療可能
(2)前立腺の動きに左右されずに高い線量が照射できる
(3)外部照射との併用により、通常の外部照射治療(強度変調放射線治療)で照射されるより、はるかに高い生物学的実効線量(BED)が照射される
といったメリットがある。
これらのメリットを十分に活かすことにより、小線源療法はすべてのリスクの前立腺癌に対し局所の高い制癌効果を得ることができる治療方法といえる。
しかし、高い制癌効果を達成するには質の高い小線源療法を安全に行う技術が必要となる。
本サイトでは理想的な小線源療法を行うための理論的背景とコツについて、放射線治療医と泌尿器科医に役立つよう解説した。
参照していただいて明日からの小線源療法に役立てていただければ幸いである。
![[ 監修 ] 滋賀医科大学 前立腺癌小線源治療学講座 特任教授(現大阪前立腺クリニック院長) 岡本 圭生](/sites/default/files/member/brachytherapy/technique/01/img01.jpg) |
[ 監修 ] 滋賀医科大学 前立腺癌小線源治療学講座 特任教授(現大阪前立腺クリニック院長) 岡本 圭生 先生 |
|---|
マウントサイナイメディカルセンターでDr.StockとDr.Stoneらによって開発された『Interactive Intraoperative Seed Implantation』(術中計画法*)による『Modified Peripheral Loading』(辺縁配置法*)は非常に優れた小線源療法であり、優れた前立腺癌治療法といえる。
小線源療法の利点を最大限発揮して再発率ゼロを目指すには、本方法の理論背景をよく理解して精度が高く、かつ安全に高線量照射を行う必要がある。
この目標を達成するには、小線源療法のアドバンテージを最大限引き出せるよう術中プランニングによる辺縁配置法の知識と技術を高めるべきである。
*引用文献:Stock, R. G.; Stone, N. N.; Wesson, M. F.; DeWyngaert, J. K.; A modified technique allowing interactive ultrasound-guided three-dimensional transperineal prostate implantation. Int. J. Radiat. Oncol. Biol. Phys. 32(1):219-25; 1995.
Interactive Intraoperative Seed Implantation (術中計画法)では、放射線治療医と泌尿器科医の間でInteractionを行い、個々のシードデポジットごとに変化する線量分布をリアルタイムで術中計画に反映させることが要求される。
この治療方法における放射線治療医と泌尿器科医の関係はあたかもオーケストラの指揮者とコンサートマスターが楽曲のコンセプトを相互に理解して演奏を作りだすのに似ている。
逆に、泌尿器科医が放射線治療医の指示のままに線源を挿入している状態では良いインプラントはできない。Interactive roleを果たすためには、放射線治療医と泌尿器科医の双方が高いレベルの小線源療法を熟知する必要がある。
泌尿器科医にはなじみのないパラメータであるが、小線源療法を行う医師は十分に理解すべき基礎といえる。放射線治療医に任せきりにせず、術中のパラメータの変化を共同で読み取りながら正確なインプラントを目指すことが重要である。
高いV100やD90を維持しながら、尿道と直腸への線量を許容範囲内に収めるには、例えていえば海上に浮かぶ船のような非常に狭い標的に着実に飛行機をランディングさせる技術と集中力が要求される。
| 処方線量 | 前立腺全体に最低でも照射されるべき線量 小線源単独療法:145Gyまたは160Gy 外部照射併用療法:105Gy-110Gy |
|---|---|
| V100(%) | 処方線量100%で囲まれた体積が前立腺全体に占める割合 限りなく100%になることが望ましい |
| D90(Gy) |
前立腺体積の90%に照射される最低線量 小線源単独療法:180-200Gy ※我々は190-200Gyで行っている。 外部照射併用療法:120-135Gy ※我々は135-145Gyで行っている。 ☆単独であれ併用であれV100=100%近くになれば大体上記の値になる ※1か月のポストプランで140Gyを超えていれば、追加の外部照射回数を減らしてBED=220-230Gyに収まるように調整している。 |
| UD30(Gy) | 尿道線量の指標で尿道体積の30%が受ける線量 線源単独療法:200Gy未満 (術後210Gyを超えないように) 外部照射併用療法:160Gy未満 (術後165Gyを超えないように) |
| Rectal V100(cc) | 直腸線量の指標で処方線量の100%以上が照射されている直腸体積 小線源単独療法:0.5cc未満 外部照射併用療法:0.2cc未満 |
Effective Dose (BED) |
生物学的実効線量 I-125でのD90=180Gyと外部照射での100.8GyはいずれもBED=191Gyに相当する。 低リスク、中間リスクであればBED>200Gy 高リスクであればBED>220Gyが達成できればほぼ局所コントロールは100%になると考えられる。 |
(1)被膜ギリギリにしっかりシードを置く
(2)小線源単独症例では160Gy、外部照射併用症例では110Gyに相当するDose Cloudで前立腺(ターゲットボリューム)を完全に包み込むようにする(V100≒100%)
(3)尿道と直腸に高線量領域がかからない
(4)尿道と直腸から離れた辺縁領域に高線量域を作成する
被膜からのマージンが十分に確保された質の高いインプラントを行うためにはD90やV100を高くして、尿道と直腸の過剰な線量を避ける必要がある。
もう一つ隠れた重要なポイントが(4)を丁寧に行うことである。つまり尿道と直腸から離れた辺縁領域に高線量域をあえて作成することにより、(2)と(3)の項目が達成できるのである。
さらに(4)を達成するには(1)を正確に行うことが鍵となる。
Pointリアルタイムで辺縁配置法を正確に実施すること
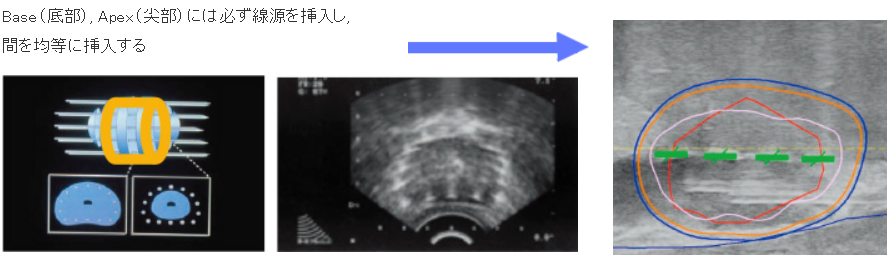
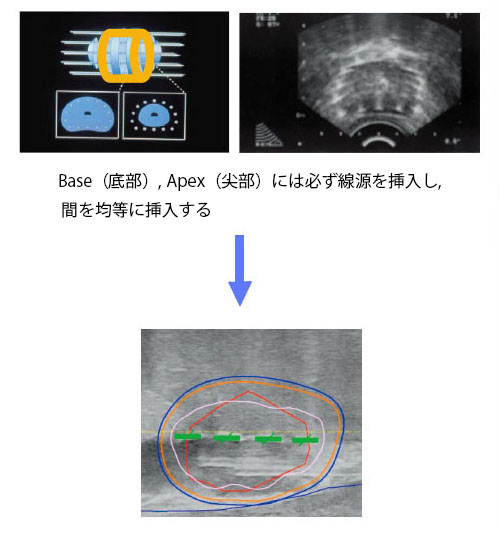
Peripheral Needles Placement 辺縁ニードルによるインプラント
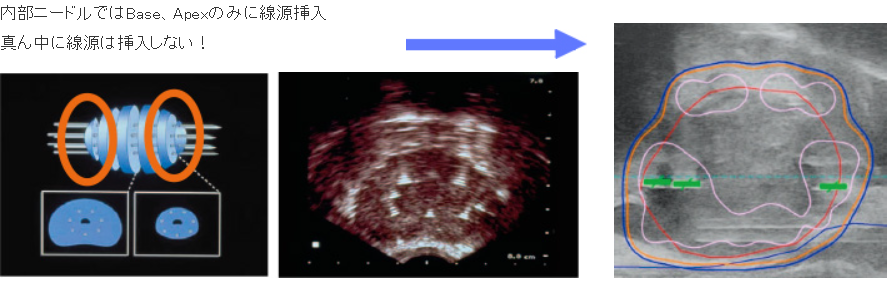
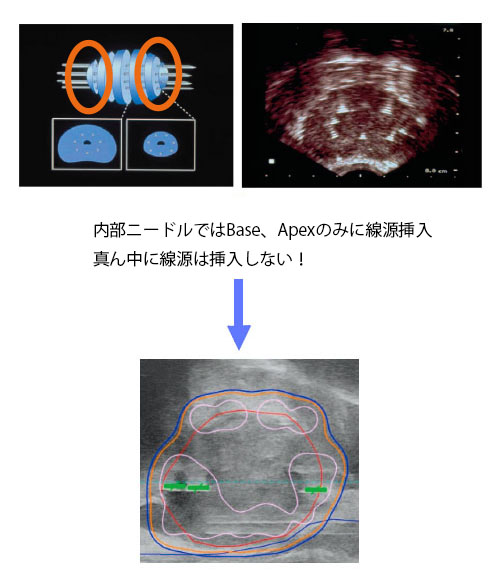
Interior Needles Placement 内部ニードルによるインプラント