
ヨウ素125線源永久挿入による前立腺がん小線源療法を受けられた患者さんへ

| 元埼玉医科大学国際医療センター 放射線科 教授 土器屋 卓志 先生 | |
| 大船中央病院 泌尿器科・前立腺がんセンター 斉藤 史郎 先生 |
小冊子版をPDFにてダウンロードしていただけます。

| 退院までの注意は? | |
| 退院までにいくつかの注意があります。 |
治療当日は、麻酔の影響で頭痛が起こることもあるため指示があるまで安静にしています。尿道に管が入り、尿は自然と袋にたまります。飲水や食事、歩行は指示があってから開始します。
翌朝、尿道の管を抜去しますが、尿中に小線源が出ることもありますので、しびんに排尿をしてガーゼ等で濾し、蓄尿びんにあけてください。もし、小線源が出たら、そのままにして看護師に伝えましょう。
翌朝、尿道の管を抜去しますが、尿中に小線源が出ることもありますので、しびんに排尿をしてガーゼ等で濾し、蓄尿びんにあけてください。もし、小線源が出たら、そのままにして看護師に伝えましょう。

治療後は安静に
食事、歩行、飲水
は指示があってから

尿はしびんにして、ガーゼ等で濾し、蓄尿びんにあける(小線源が出ていたら、そのまま看護師に連絡)
| 退院後の日常生活への影響は? | |
| ほとんど支障はありませんが、注意すべき点もあります。 |
小線源からの放射線は、ほとんど前立腺で吸収され、体外に放出されるのは微量で、周囲の方々が受ける放射線量は低いものです。
ですから、普通に日常生活を送れるのですが、念のため、一定期間は周囲に配慮する必要があります。そこで、退院時、日常で近距離・長時間に接する方への影響を、患者さんの生活様式に合わせて計算し、注意事項とともに指示書でお知らせします。
具体的には、次のような場合に注意を必要とします。
ただし、治療後1年を経過した後は全く気にする必要はありません。
ですから、普通に日常生活を送れるのですが、念のため、一定期間は周囲に配慮する必要があります。そこで、退院時、日常で近距離・長時間に接する方への影響を、患者さんの生活様式に合わせて計算し、注意事項とともに指示書でお知らせします。
具体的には、次のような場合に注意を必要とします。
ただし、治療後1年を経過した後は全く気にする必要はありません。

・胸のX線集団検診では、1回あたり0.05mSvの被ばくを受けることになりますが、ヨウ素125小線源を挿入した患者さんからの1mの距離での被ばくは0.0028mSv/時間と非常に小さいものです。
子供や妊婦との長時間の接触はしばらく避けましょう。

性交は小線源挿入2~3週間後から可能になりますが、小線源が精液中に出ることがありますので、はじめの5回はコンドームを使用しましょう。

退院後、小線源が排泄され、もしひろえるようであれば、スプーン等でひろい、びんに入れ治療を受けた病院へ連絡します。

小線源が体内にあることを記したカードを、治療後1年間所持・携帯します。

1年以内にその他の手術を受けるときには、その担当医から小線源療法の担当医への連絡が必要です。

万一、治療後1年以内に死亡されたときは小線源療法の担当医にご連絡をお願いします。

| 退院後の経過を簡単に教えてください。 | |
| 1年間は治療カードを常に携帯します。1か月後の検査は、必ず受けてください。 |
小線源の放射線は非常に弱いのですが、念のため、日常で長時間接する方への影響を計算してお知らせします。1年間は治療内容を記入したカードを常時携帯していただきます。
退院の1ヶ月後は、採血やレントゲン、CT検査を行いますので必ず受診してください。
治療前に服用していたお薬(前立腺がん治療薬以外)は治療翌日から再開しますが、出血に影響する薬剤(ワーファリン、アスピリンなど)に関しては、医師の指示を受けてください。
また、小線源単独の治療では効果が不十分と思われ、外照射を併用する場合もあります。医師から治療方法に関しての説明をよく聞いてください。
治療前にホルモン療法を受けていた場合は、治療後も続けるかどうか、医師の指示を受けてください。
その他排尿状況に応じて薬が処方されることもあります。医師の指示通り服用してください。排尿状況が改善すればいつまでも服用を続ける必要はありません。
退院の1ヶ月後は、採血やレントゲン、CT検査を行いますので必ず受診してください。
治療前に服用していたお薬(前立腺がん治療薬以外)は治療翌日から再開しますが、出血に影響する薬剤(ワーファリン、アスピリンなど)に関しては、医師の指示を受けてください。
また、小線源単独の治療では効果が不十分と思われ、外照射を併用する場合もあります。医師から治療方法に関しての説明をよく聞いてください。
治療前にホルモン療法を受けていた場合は、治療後も続けるかどうか、医師の指示を受けてください。
その他排尿状況に応じて薬が処方されることもあります。医師の指示通り服用してください。排尿状況が改善すればいつまでも服用を続ける必要はありません。
| 副作用はどのようなものがあり、また治療は必要になりますか? | |
| 多くは治療を要しませんが、なかには必要な場合もあります。 |
シード治療は重篤な合併症が少なく治療後の生活の質が良い点などが特長として挙げられますが、治療後半年から1年は尿が出にくかったり、尿が近くなったりなどの症状が時々見られます。
症状が強いときには内服薬で対応することがあります。
放射線の副作用は一般に治療後早期に起こってくるものと、治療後半年から3年位の間の晩期に起こってくるものとがあります。
最も多いものは排尿障害です。大抵は、排尿困難、頻尿、切迫感などであり、少ないですが排尿痛、尿失禁、血尿などの症状がでることもあります。直腸障害として肛門出血や肛門痛がまれにあります。
遅い時期に現れる可能性のある症状は放射線障害によるもので、血便、血尿、排尿困難、尿切迫、排尿痛などが見られますが多くは治療を必要とせず、自然と治まります。
症状が強いときには内服薬で対応することがあります。
放射線の副作用は一般に治療後早期に起こってくるものと、治療後半年から3年位の間の晩期に起こってくるものとがあります。
最も多いものは排尿障害です。大抵は、排尿困難、頻尿、切迫感などであり、少ないですが排尿痛、尿失禁、血尿などの症状がでることもあります。直腸障害として肛門出血や肛門痛がまれにあります。
遅い時期に現れる可能性のある症状は放射線障害によるもので、血便、血尿、排尿困難、尿切迫、排尿痛などが見られますが多くは治療を必要とせず、自然と治まります。
| 日常生活で注意することはありますか? | |
| 刺激物はさけ、水分を十分に摂取しましょう。 |
水分を取ると尿が希釈されて排尿に伴う刺激が少なくなり、排尿痛が軽減します。医師の指示に従い昼間の飲水を十分に取りましょう。 1週間は飲酒や、カフェイン、香辛料を過剰にとり過ぎないようにしてください。
飲食物の中には、膀胱と前立腺を刺激して急な尿意、頻尿、不快感、尿の勢いの低下を招くものもあります。特に過度の飲酒は排尿の具合を悪くする原因となります。
通常、1週間で普段行っている運動が出来るようになります。
ご自分の体調に合わせて徐々に再開してください。
長時間の飛行機や電車での移動の際は、2時間おきに適度に歩き、席を立ったときはトイレに行ったほうがいいでしょう。
飲食物の中には、膀胱と前立腺を刺激して急な尿意、頻尿、不快感、尿の勢いの低下を招くものもあります。特に過度の飲酒は排尿の具合を悪くする原因となります。
通常、1週間で普段行っている運動が出来るようになります。
ご自分の体調に合わせて徐々に再開してください。
長時間の飛行機や電車での移動の際は、2時間おきに適度に歩き、席を立ったときはトイレに行ったほうがいいでしょう。
| 治療経過は、どのようにみるのですか? | |
| レントゲンやCTで小線源の配置を、PSA値で再発や転移を確認します。 |
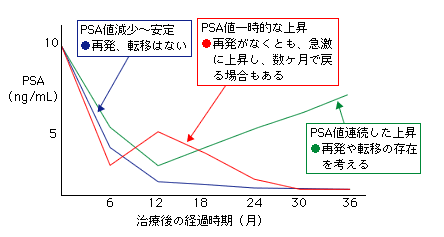
治療のおよそ1か月後にレントゲン撮影やCTで検査を行い、前立腺の腫れが治まった段階での、最終的な小線源の配置を確認します。その後は3か月ごとにPSAの採血をします。
再発がなければ、PSA値は数年かけて徐々に減少し、ある程度のレベルに下がると安定します。上昇してきた場合は、局所再発か転移の出現を考慮しますが、再発がなくても治療1~3年後、数値が急激に上昇してから数か月で自然に戻る現象もみられ(バウンス現象)、再発と誤認しないよう注意が必要です。
再発がなければ、PSA値は数年かけて徐々に減少し、ある程度のレベルに下がると安定します。上昇してきた場合は、局所再発か転移の出現を考慮しますが、再発がなくても治療1~3年後、数値が急激に上昇してから数か月で自然に戻る現象もみられ(バウンス現象)、再発と誤認しないよう注意が必要です。
| 再発した時の治療が気になります。 | |
| 局所再発と転移があり、ホルモン療法による治療が有効です。 |
再発には、前立腺内やその近くに起こる局所再発と、離れた部位に起こる転移の2通りがあります。その鑑別のために前立腺生検を行うことがあります。
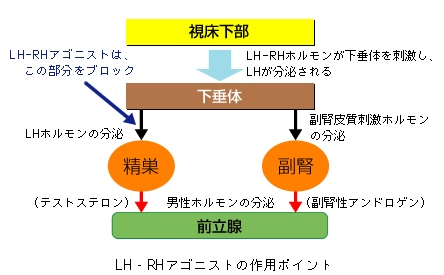
小線源療法後の再発では、前立腺が受けられる放射線量の限度の問題もあり、追加の放射線療法は通常できません。そこで、こうした場合には長期間の効果が期待できる、LH‐RHアゴニストの注射によるホルモン療法が一般的に行われます。
小線源療法後の再発では、前立腺が受けられる放射線量の限度の問題もあり、追加の放射線療法は通常できません。そこで、こうした場合には長期間の効果が期待できる、LH‐RHアゴニストの注射によるホルモン療法が一般的に行われます。
| 海外へ行く場合の注意はありますか? | |
| 入国の際、放射線探知機が作動 |
体内に入っている金属はチタン製であり、空港などの金属探知器には反応しません。しかし最近、アメリカなどできわめて微量の放射線の探知を行っている空港があり、これに反応する可能性があります。治療1年以内に海外へ行かれる場合には英文の治療証明書の持参をお勧めします。


