
4.心筋SPECTの読影とレポーティング
監修
笠井 督雄 先生
新潟大学 魚沼基幹病院 循環器内科
- 体動
- 軟部組織による吸収
- 心臓外高集積
・画像再構成フィルタによる人工的欠損の出現
・心臓への散乱線による欠損の不明瞭化 - トランケーションエラー
- 投与量不足や注射漏れ
- SPECT再構成時の“軸”設定
- 左脚ブロックや心室ペーシング例での運動負荷時血流欠損
データ処理用のコンピュータのモニターで読影する場合
投影データをシネ表示して、水平方向に回転させ、以下を確認する。
- 1.体動の有無
- 2.心臓に重なる軟部組織(主に乳房と横隔膜)
- 3.心臓外高集積の有無(主に肝臓と消化管)
体動の確認
投影データで上下や左右方向への急な動きの有無。sinogramやlinogramで確認する。
体動があるとSPECT像では冠動脈の支配領域に一致しない欠損や、不自然な高集積スポットが心筋内にみられる。
軟部組織による吸収アーチファクト
投影像をみて軟部組織の位置や重なり方をみると、SPECTでどの位置に欠損像がみられるか予想がつく。
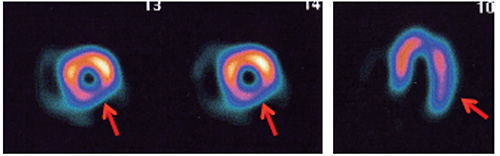
負荷と安静で軟部組織の位置がずれると、可逆性欠損のようにみえるため虚血と間違えることがあり注意が必要である。
吸収アーチファクトが疑われる場合には腹臥位像(prone imaging)による評価も有用である( ![]() )。
)。
|
負 荷
supine |
 |
|---|---|
|
安 静
supine |
 |
|
負 荷
prone |
 |
| 画像提供元:新潟大学 魚沼基幹病院 笠井 督雄 先生 | |
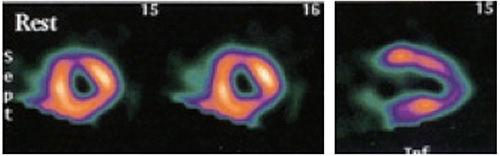
心臓外高集積
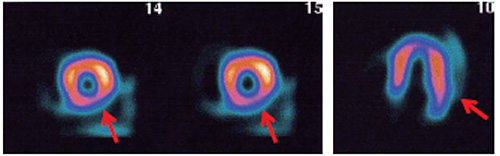
特に左室に近接して心筋より高い集積がある場合、画像再構成フィルタにより高集積の周りに偽欠損像が作られる。
心臓外高集積が心筋と同等か低い集積で左室近傍にある場合、そこから心筋方向に散乱線が加わるため欠損を目立たなくしてしまう( ![]() )。
)。
|
負 荷
|
 |
|---|---|
|
安 静
|
 |
| 画像提供元:新潟大学 魚沼基幹病院 笠井 督雄 先生 | |
投影像では以上の4点を重点的に確認する。
1.トランケーションエラー
画像の歪みや不自然な欠損が生じるため全ての投影像で心臓が欠けていないかチェックする(投影される範囲から心臓が外れた場合に起こる)。
2.投与量不足や注射漏れ
心筋へのトレーサーの集積が減少するため、心筋の収集カウントが低下し、解像度の低い画像になる。
画像再構成のカットオフ周波数を低くするとみやすくなるが、診断に適さない場合は再検査が望ましい。
3.SPECT再構成時の“軸”設定の確認
軸設定が適切かを確認する。負荷と安静での傾きが異なる場合、可逆性欠損のようにみえる場合がある。
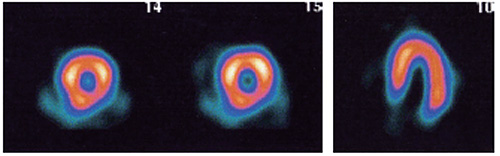
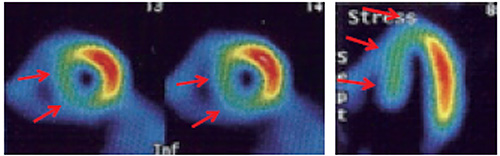
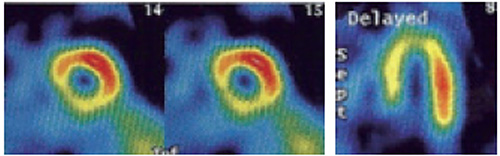
4.左脚ブロックや心尖部心室ペーシング
中隔の収縮期が長くなり拡張期が短くなる。運動負荷では心拍数が増加して拡張時間がさらに短縮する。
冠血流は拡張期に多く流れるため頻拍では中隔の血流が低下する( ![]() )。
)。
このため運動負荷ではしばしば中隔中心に可逆性血流欠損像を呈する。 これはDDDペーサーでも起こりうる。
心拍数増加の少ないアデノシンやジピリダモールでの負荷が望ましくドブタミンでの負荷は適さない。
|
運動負荷
|
 |
|---|---|
|
安 静
|
 |
| 画像提供元:新潟大学 魚沼基幹病院 笠井 督雄 先生 | |
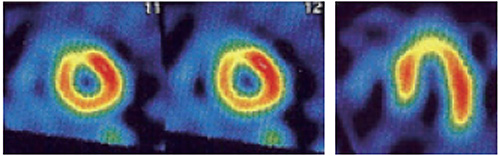
左室の分画とスコアリング
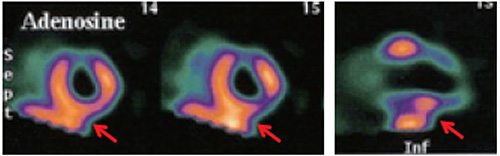
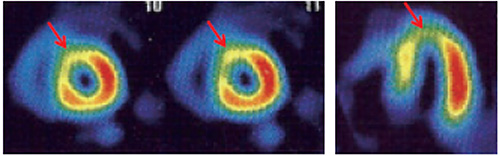
左室短軸を3スライス、垂直長軸1スライスを抜き出して17分割し、セグメント毎にスコアをつけ、SSS、SRS、SDS を求める。
これまでのエビデンスから% myo ischemia(%SDS)で10%以上の場合は、冠血行再建術等の積極的な治療が勧められる
(![]() SSS=15、SRS=3、SDS=12、%SDS=17.6%)。
SSS=15、SRS=3、SDS=12、%SDS=17.6%)。
|
負 荷
SSS=15 |
 |
|---|---|
|
安 静
SRS=3 |
 |
| 画像提供元:新潟大学 魚沼基幹病院 笠井 督雄 先生 | |
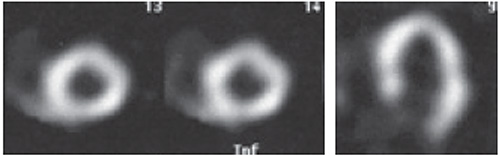
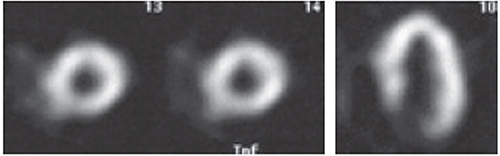
ハイリスク所見
SPECTによる重症度評価は上記のスコアリングが基本であるが、スコアに反映されないハイリスク所見も重要である。
1.多枝領域に広がる可逆性血流欠損
2.負荷時一過性虚血性内腔拡大(TID)(![]() )
)
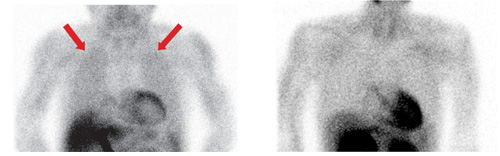
3.LVEF<35%
4.ESV>70mL+可逆性血流欠損
5.肺野の集積亢進(![]() )
)
6.負荷時一過性拡張能低下
|
負 荷
|
 |
|---|---|
|
安 静
|
 |
| 画像提供元:新潟大学 魚沼基幹病院 笠井 督雄 先生 | |
画像提供元:新潟大学 魚沼基幹病院 笠井 督雄 先生
検査結果を羅列するのではなく、その所見と解釈を依頼医とコミュニケートするためのもの。
依頼医が知りたい情報を把握し、それに呼応した内容を記載する。
記載すべき項目を以下に示す。
- 検査の適応と病歴要約
- 検査方法:プロトコル、負荷法、使用薬品とその量
- 負荷試験に伴う反応:脈拍、血圧、症状、心電図変化等
- 血流SPECT所見:欠損の有無、広がり、可逆性、viabilityの有無、スコア等
- 心機能所見:EDV、ESV、LVEF、TID、拡張障害、局所壁運動障害等
- 総合診断:所見の総合的解釈と、次に勧められる検査、治療の提案
病歴要約
胸痛のタイプや冠危険因子等から検査前確率を推定する。
検査方法
負荷が充分か吟味する。運動負荷では最大心拍数が予想最大心拍数の何%まで達したか、アデノシンやジピリダモール(適応外)ではカフェイン摂取の有無をチェックする。
総合診断
Abnormal、Probably abnormal、Equivocal、Probably normal、Normalの5段階で評価し、可能な限り正常か異常かを明言する。“境界”診断の場合は、曖昧な解釈に至った原因も述べる(技術的な問題、患者の問題、負荷の適正性の問題等)。
過去に検査があればこれと比較し、治療効果の判定や新たな問題点等を明確にする。
最終的には虚血心筋量(スコア)やその他のハイリスク所見の有無を踏まえて、エビデンスに基づき、次に推奨される検査および治療を提案する。


