シンポジウムのご紹介 前立腺がんの小線源療法

-からだにやさしい治療を考える-
「ブルークローバー・キャンペーンサテライトシンポジウム」(朝日新聞社主催)が12月に埼玉県さいたま市のラフレさいたまで開かれ、約250人が参加されました。泌尿器科の3人の専門医より、早期発見・治療の重要性と最新の治療法について講演が行われました。
パネルディスカッションでは放射線腫瘍科医の土器屋卓志先生、前立腺がんを患い実際に治療を受けられた翻訳家の藤野邦夫氏も参加され、事前に募った参加者の質問に答えながら最新の治療法などについて話し合われました。コーディネーターは朝日新聞編集委員・田辺功。
検診で早期発見、早期治療
前立腺は男性の膀胱の直下に尿道を取り巻いているクルミ大の臓器です。前立腺の構造は内腺・外腺という2つの層に分かれていて、肥大症が起きる層は尿道の周りの中心部分なので尿の出が悪くなる、頻尿になるといった症状が現れ自覚しやすいのですが、前立腺がんが発生しやすいのは外腺と呼ばれる外側の層で、自覚症状を伴わないため、早期には気づかない場合が多い点が問題です。

前立腺がんのリスク因子は人種、年齢、家族歴であり、欧米人に多い疾患でしたが、日本でも高齢化や食事の欧米化で動物性脂肪摂取量が増えたため、前立腺がんは急増しています。現在、国内の前立腺がんの年間発症数は約4万人ですが、2020年には8万人にのぼり、男性のがんでは肺がんに次いで多くなると疫学者はみています。しかし、発症者の多いアメリカではすでに早期発見による治療の成果が現れてきて近年死亡数が下がってきており、いかに早期発見のための検診を推進することが重要かうかがえます。
前立腺がんの早期発見に有効な検査としてPSA検査があります。一般の血液検査の一部を使ったわずかな血液で簡単にどこの施設でも行え、判定が明確な方法です。PSAで高値を示した方は、細胞を針で取って実際にがん細胞があるかを見る生検を行います。日本では1992年からPSAが保険適用となっていますが、生検と併せた診断法の進歩により発見率が大幅に増えています。
群馬大学グループによる疫学研究によると、PSA集団検診で発見された群では骨にまで転移しているような進行した病期の患者さんが大変少なくなってきており、生存率も上がってきています。また、オーストリアのチロル地方では1993年からのPSA検診実施後、転移がんの人が減り続け、1998年にはほとんどいなくなり、前立腺がん死亡率の減少効果も認められています。

治療方法としては、触知不能、またはがんが前立腺内に限局しているI期、II期の早期がんでは、表に挙げた多岐にわたる選択肢の中から自分に最適な方法を選べます。前立腺被膜を超えて進展したIII期では内分泌療法と放射線療法、残念ながらIV期の転移したがんではホルモン療法で抑えていくという治療にならざるを得ません。
最適の治療選択をするためには、こうしたシンポジウムに来られるなど、前立腺がんの知識を深めることが重要です。アメリカ、カナダにある患者さんを支援する団体にならって、群馬県では「NPO群馬前立腺がん患者さんを支援する組織」を設立し、医学情報提供、患者さん同志の意見交換、講演会、学術的研究の支援を行い、患者さんと医療従事者との水平な理解関係をつくることに努めています。
からだにやさしい手術
副部長 影山 幸雄 先生
早期の前立腺がんが見つかった場合、どの治療法にするべきか悩むところです。条件を一定レベルに揃えて治療効果を比較するとどの方法をとってもあまり成績に差はないのですが、一人ひとりの状態によって私たちはお勧めする治療法を微妙に変えています。

手術が好ましいと考えられる状況としては、まず比較的若い方です。長い目で見たときの放射線の身体に及ぼす影響はまだよくは分かっていませんので、これから30、40年とご活躍していただかなければならない方に対して放射線療法は慎重になります。前立腺の大きい方は、小線源組織内照射で使う線源の入れられる数に制限があるため、また外部照射でも照射野が広くなるため治療が難しくなります。さらに、尿の出にくい方は、放射線療法の後は前立腺がそのまま残りますので、更に出にくくなる場合があり、手術がお勧めだといえます。
前立腺全摘手術に特徴的な問題点は、尿道の周りを取り囲んでいる括約筋を手術で損傷すると起こる術後の尿失禁と勃起不全が挙げられます。この問題を解決するために私たちがとっている方法は「骨盤底筋膜群温存法」と呼ばれる手術です。
前立腺の括約筋を囲っている筋肉に骨盤底筋膜が被っていますが、従来の手術ではこの膜を一回切ってから中に入り尿道にアプローチしますが、温存法では、丁寧に剥がして筋肉と膜の間に入っていき尿道の周りの筋肉を触らないで切っていきます(図1)。前立腺の周りには静脈がまとわりついていますので、従来はなるべく前立腺から離して切って大出血の危険を避けていましたが、実はちょっとした工夫と理解で出血させずに剥がせることが最近分かってきて、新しい手法が使えるようになりました。従来法で行うと術後に大量に尿が漏れる場合が少なくなかったのですが、温存法では大幅に改善されています。
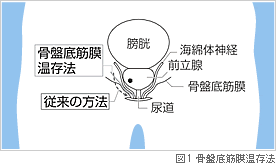
勃起機能については、海綿体神経という神経が前立腺の横を通っていて、これを切ってしまうと勃起不全になります。温存する場合は、海綿体神経と前立腺の間を丁寧に切っていきます。骨盤底筋膜群温存法の治療症例はまだ少ないですが、かなり改善されて実際に性交渉が可能となる方が増えています。
従来は輸血することが多く様々な合併症が問題になりましたが、当センターでのこの半年に手術された患者さんのなかで輸血した方は一人もいらっしゃいません。また、手術の切開線も従来はへその下から大きく切っていましたが、内視鏡や器具などを使用して極力手を入れない手術を行っていますので、現在では7、8cmと短くなっています。長かった入院期間も8~10日と短縮されています。こうした工夫により、小さい傷で機能を残せるからだにやさしい手術が受けられるようになりました。
放射線による治療-小線源療法を中心に
門間 哲雄 先生
放射線治療には大きく分けて外部照射と組織内照射(小線源治療)があり、外部照射には全骨盤照射、回転しながら、あるいは4方向、6方向から照射する方法、立体的にターゲットを絞って照射する3次元原体照射、強度変調放射線治療(IMRT)、大掛かりな施設を要する粒子線治療があります。
しかし外部照射では、ミリ単位で正確にターゲットを照射する計画をたてても、直腸のガスなどにより前立腺の位置が少し動いてしまう可能性があります。この点を解決する方法が、小線源療法です。前立腺の内部から照射する方法で、エネルギーの低い放射性線源を永久挿入する低線量率照射と、少しエネルギーの強い放射性線源を一時的に挿入する高線量率照射があります。本日は低線量率照射についてお話しします。
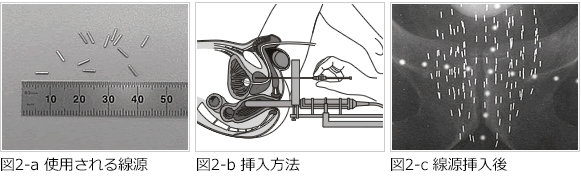
図2-aは、実際に挿入されるシードと呼ばれる密封線源で、直径1mm長さ5mm程度のものです。各々の線源から放射線が出ています。経直腸エコーを参考にしながら陰嚢と肛門の間の会陰部から針を刺して(図2-b)50~80個のシードを前立腺に入れていきますと、治療後には図2-cのように前立腺の形に添ってシードが挿入されていることが確認できます。前立腺内に線源を直接挿入することで、放射線を前立腺へ正確に多く照射し、かつ直腸、膀胱、尿道など周辺組織が受ける照射量を少なくして合併症を防ぐ理想的な放射線療法です。
■小線源療法の概要
線源はチタンでできたカプセルの中にヨウ素125という非常に弱い放射線を発する化合物を入れてあります。人体の中で2cm程度線源から離れれば放射線量は半分になります。時間的に放射能が半分になるのは約2ヵ月、約一年経つとゼロに近くなります。つまり、小線源療法では、一つずつの線源は弱く安全なものですが、それを集中すれば前立腺で強くなり、時間経過とともに弱くなってきて、やがて作用がなくなります。
小線源療法は約15年前からアメリカで行われてきて、2006年には8万件にのぼるといわれています。日本は放射線の管理が厳しいため2003年9月に遅れて開始しましたが、2006年には全国で2200例の小線源治療が実施されたにすぎず、今後この療法が更に普及していくことを確信しております。
小線源療法を受けるには、がんが前立腺被膜内に留まっていることが絶対条件で、周りに広がっているものは適応となりません。また、前立腺がんは非常に進行が遅いので、5年以上の余命が見込まれること、麻酔に耐える体力があることも条件です。
前立腺の大きい方も対象となりませんが、治療前にホルモン療法で体積を小さくさせてから施行する方法もあります。また、前立腺肥大症の手術を過去に受けた方も適応外ですが、術後ある程度時間が経過すれば適応となることもあります。治療前から強い排尿症状のある方、過去に放射線をかけたことのある方、直腸の手術をした方、重症糖尿病など全身状態が不良な方、治療体位がとれない方、ワーファリンなどの血液をサラサラにする薬を中断できない方も対象となりません。
適応の条件を満たしていると診断された方のなかでも、実際に治療をするとがん細胞が周囲組織に飛び出していることは稀ではありません。こうした通常の小線源治療の手技でカバーできない部分には外部照射の併用を行います。

線源は米国からの輸入であり、また保存ができないため、治療の2週間以上前に治療計画を立てるために前立腺の形や大きさなどを測定して線源使用量を決めて発注します。届いた時点で入院となり、入院2日目に治療を行い、当院の場合は3泊4日で退院となります。その4週間後にもう一度CTまたはMRI撮影で評価し、この時点で外部照射併用の方は治療を開始します。
実際の治療は、泌尿器科医と放射線科医との共同作業にて行います。実際に挿入した線源による放射線照射範囲をコンピューター上で計算し、照射が足りない部分には線源を追加するようにして線源の配置を決めていきます。腰椎麻酔にて治療を行い、治療時間約1~2時間、出血量は非常に少なく輸血の心配はありません。
日本での小線源療法はまだ開始してから3年程しか経過していないので解析には時期尚早ですが、米国の小線源単独療法における非再発率は15年で86%と、この治療法の有効性が示されています。外部照射併用でも70~80%です。PSA値、グリソンスコア(生検で採取した前立腺がん組織の悪性度を10点満点で表す指標で、高いほど悪いとされる)が高い高リスクといわれている患者さんではどの治療法でも、非再発率が50%以下と報告されており、高リスクの患者さんに対しては効果があまり期待できません。
小線源療法の副作用は、前立腺や直腸に放射線がかかることで生じる排尿症状と排便症状が挙げられますが、いずれも軽微で半年から一、二年で症状が軽快します。小線源治療は、早期前立腺がんに対するからだにやさしい治療です。
中リスクの人には高線量率照射
 小線源療法には、門間先生からお話がありました低線量率照射と、少し高い線源を一時的に挿入する高線量率照射の治療があります。小線源療法の対象の患者さんのなかでは中リスクの方が非常に多く、この方たちへは高線量率照射が有効ですので、患者さんの状態によって使い分けています。埼玉医科大学病院では現在、高線量率照射を行っておりますが、2007年4月から低線量率照射も開始いたします。
小線源療法には、門間先生からお話がありました低線量率照射と、少し高い線源を一時的に挿入する高線量率照射の治療があります。小線源療法の対象の患者さんのなかでは中リスクの方が非常に多く、この方たちへは高線量率照射が有効ですので、患者さんの状態によって使い分けています。埼玉医科大学病院では現在、高線量率照射を行っておりますが、2007年4月から低線量率照射も開始いたします。
高線量率照射では、前立腺にアプリケーターという針を会陰部から穿刺して留置し、その中を比較的強いイリジウムという線源をアプリケーターの中を往復させることで照射します。施設により方法は異なりますが、通常は朝と夕方一回ずつの照射を数日間行います。
痛くない小線源療法
藤野さんは前立腺がんを経験されていらっしゃいますので、患者さんの立場からご自分の病気を紹介してください。
 私はPSAが5.5~6.5と高く、生検でがん細胞が見つかったため、3年前に日本で9例目の低線量率照射法を行いました。何といっても小線源療法は痛くないことが患者にとってありがたいことです。小線源療法をした後、気分が大変に良く、その夜に本を2冊も読んでしまったくらいです。退院後に、朝起きると尿に血が混ざり、それから一週間程してやたらと便意をもよおしましたが、いずれも約一週間で治りましたので、生活の質としては非常に良好だったといえます。手術の場合は術後長期的な尿失禁や免疫力低下という問題もあり、治療費も高いので、やさしい治療という意味では、まず小線源療法が良いと思います。
私はPSAが5.5~6.5と高く、生検でがん細胞が見つかったため、3年前に日本で9例目の低線量率照射法を行いました。何といっても小線源療法は痛くないことが患者にとってありがたいことです。小線源療法をした後、気分が大変に良く、その夜に本を2冊も読んでしまったくらいです。退院後に、朝起きると尿に血が混ざり、それから一週間程してやたらと便意をもよおしましたが、いずれも約一週間で治りましたので、生活の質としては非常に良好だったといえます。手術の場合は術後長期的な尿失禁や免疫力低下という問題もあり、治療費も高いので、やさしい治療という意味では、まず小線源療法が良いと思います。
PSA高値=がん?
PSAには正常値が設定されているのでしょうか?
PSA値は「4」までが正常値という分かりやすい数字になっています。ただ、4を超えたら必ずがんがある、あるいは4を超えなければがんは無いという線は引けません。当センターのデータでは4以上、10未満の方の約3割弱でがんが見つかっていますが、実は4以下でも2割近くの方にがんが発見されるとの報告もあります。ただし10を超えるとかなり発見率が増え、がんの性質も悪性になってきます。
PSAが高くても必ずしもがんではないというのはなぜでしょうか?
PSAは前立腺がん特異抗原ではなく前立腺特異抗原ですので、いわゆる前立腺が悪い人で値が上がります。例えば前立腺にばい菌が入って炎症を起こすと10以上に上がりますし、肥大症でもかなり上がります。したがって、PSAが高いことイコールがんではなく、がんかどうか確かめるために生検で細胞を診ます。
手術?小線源?自らも調べて医師とよく相談を
参加者の方から、前立腺がんが見つかりお医者さんから手術を勧められたが本当に手術してよいのか、という質問がありますが。
手術と小線源療法の両方が対象になる条件でしたら、やはり患者さんにとっても私たちにとっても負担が少ない小線源療法を勧めます。ただし、皆さんが同じように小線源で治療できるような良い条件ではありませんし、手術の方が良い場合もありますので、手術も多くの患者さんに施行されています。
小線源療法は負担が少ない治療法ですが、小線源療法では前立腺が残るため、術後PSA値が上がることがあって不安に感じられることもありますし、排尿の症状が残ることもあります。患者さんが生活の質のなかでどこにポイントをおくかによって、選択肢が変わってくると思いますので、医師とよく相談されて納得して決めていただきたいと思います。
がんの情報は半年位で物凄く変化する場合がよくありますので、国立がんセンターのホームページを検索するなど、がんに罹ったらご自分でも情報を集めて医師に相談しましょう。積極的に治療に参加すると治りが早いといわれています。
最近はご自分で調べていらっしゃる方が非常に多くなりました。私たちとしても事前に調べていただくとお話しやすいので大変助かります。
高齢者にもやさしい治療法は?
80歳の方で前立腺がんがみつかり、痛みは無く現役の職人で働いていらっしゃるそうです。高齢なのでからだにやさしい治療をしたいという質問がきています。
5年余命を見込めない方は小線源療法の適応ではありませんが、十分なお話しを伺ったうえで、例外的な話になりますが、仮にその方が90歳くらいまでお元気でいらっしゃることが期待されるなら小線源療法を選べると思います。
通常、80歳を超えたら放射線外照射が選ばれます。放射線外照射は体力を消耗すると一般には考えられてしまいますが、照射する場所と量によって全く負担が変わってきます。前立腺の場合はピンポイントでかけますので、ほとんど身体に負担がなく、80、90歳で治療されている方が大勢いらっしゃいます。
