 |
|---|
前立腺がんが日本で急増しています。今や、年間死亡者数1万人を超える前立腺がんを取り巻く現状と、早期発見につながるPSA検診の大切さについて、内藤誠二先生と伊藤一人先生に語っていただきました。
 九州大学大学院 医学研究院 九州大学大学院 医学研究院泌尿器科学分野 教授 内藤誠二先生 |
 群馬大学大学院 医学系研究科 群馬大学大学院 医学系研究科泌尿器科学 准教授 伊藤一人先生 |
|
| 1974年熊本大学医学部卒。80年九州大学医学博士取得。84〜86年米国テキサス大学MDアンダーソン病院客員講師留学。1998年より現職。 | 1990年群馬大学医学部卒。オランダ・エラスムスメディカルセンター泌尿器科研究員、群馬大学大学院泌尿器病態学講師などを経て現職。 |
内藤 わが国で増え続けている前立腺がんによる死亡者数を減らすために、前立腺がん検診についての正しい知識の普及と啓発が、ますます必要とされています。
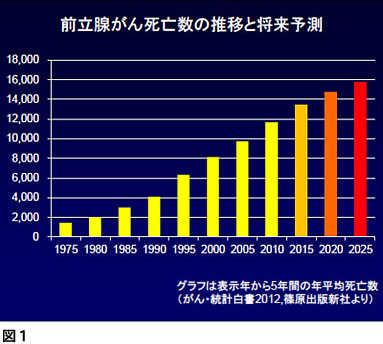
伊藤 「がん・統計白書2012」によると、2010年の前立腺がんによる死亡者数は1万1,600人を数え、2025年には1万5千人を超えると予想されています。死亡率を下げるためにも、前立腺がんの早期発見・適切治療に対する取り組みは急務です。(図1)
内藤 前立腺がんを早期に発見できるPSA検診(※1)を受けることで、前立腺がん死亡リスクが下がることが、最近のRCT(無作為化比較対照試験)で明らかになっています。欧州8カ国で進行中のRCT(ERSPC)では、11年間の観察期間で、PSA検診群(※2)は、コントロール群(検診介入をしない群)と比べて21%の死亡率低下が得られたという結果が報告されました。
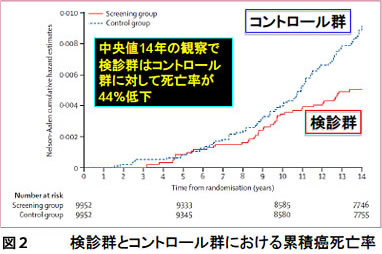
また2010年に発表されたイエテボリ(スウェーデン)のRCTでは、14年間の観察期間で、検診群はコントロール群に対して死亡率が44%低下することが示されました。(図2)
伊藤 早期発見できれば、治療の選択肢が増えます。手術療法、放射線療法、ホルモン療法、PSA監視療法など、病状と個々人の価値観に応じて、いろいろな治療から選択ができます。それに対して、PSA検診を適切な間隔で受診せずにがんが見つかった場合は、進行(転移)がんの可能性が高くなります。この場合、治療選択肢は限られ、また、病状の進行や治療の副作用などで生活の質は低下します。その結果、余命は短くなり、5年間で約50%の人ががんが原因で亡くなってしまいます。
内藤 チロル地方(オーストリア)の研究では、1988年からPSA検査と直腸診による検診、1993年からは45歳〜75歳の住民に対してPSA検診の無料提供を行っていますが、2008年までの解析では、検診率は約9割に達しました。その結果、転移がんが激減し、また死亡率も64%低下しているというデータがあります。QOL(生活の質)の観点からも、前立腺がんが早期に見つかるか、あるいは転移がんとして見つかるかによって大きな違いがあると思います。
伊藤 そのため、住民検診では50歳からの受診、人間ドックなどの受診機会がある方は40歳代からのPSA検診を勧めています。適切な年齢からPSA値を測定すれば、将来、前立腺がんになる、自分のリスクをより早く知ることにもつながります。40歳代では前立腺がんの発見率は低いですが、この時期のPSAの基礎値は、前立腺がんの発がんにかかわる、それまでに蓄積された食生活習慣や遺伝的なリスクの「成績表」のようなものです。ぜひ、適切な年齢になったらPSA検診を受診し、自分の前立腺の健康状態を早い時点で知ることが大切です。
内藤 血液検査だけで前立腺がんの可能性を知ることができるのも、メリットの一つでしょう。さらに最近ではPSAの診断性能を補ってくれる新しい腫瘍マーカー(※3)として、「proPSA」の存在にも注目が集まっています。proPSAとはPSAの前駆体で、PSA検査と組み合わせて使用すれば、がんと非がんをよりよく判別できるといわれています。また、前立腺がんの患者さんのproPSA値は、がんの悪性度を反映し、より適切な治療方針に結び付けられる可能性があり、近い将来、臨床の現場での活用が期待されています。
【※1】前立腺がんを発見するためのがん検診。PSAとは前立腺に特異的なたんぱく質の一種で、健康な人の血液中にもありますが、前立腺の病気になると血液中に流れ出して増加します。そのため少量の血液があれば測定でき、早期発見や治療法の選択、治療効果判定の指標として用いられています。検診受診の開始年齢は、一般的には50歳以上ですが、人間ドック受診の機会がある方、親・兄弟に前立腺がん患者さんがいる方は40代からの受診をよりお勧めします。
【※2】PSA検診の死亡率低下効果を調査するための無作為化比較対照試験(RCT)を実施する中で、PSA検診を受診するグループ(検診群)としないグループ(コントロール群)を無作為に割り付けしています。
【※3】悪性腫瘍(がん)から高い特異性をもって産生される物質。それらの血中濃度や尿中濃度を調べることで、腫瘍の有無や場所の診断に用いられ、がんなどの早期発見に役立ちます。
伊藤 PSA検診はがん診断精度が高いがゆえに、命に影響を与えないようなおとなしいがんが一部の人に発見されることがあります。これは「過剰診断」といって、PSA検診のデメリットの一つです。一方で、約半数の人は、PSA検査値が1.0ng/ml以下で、「がんの危険が極めて少ない」との結果が届きますので、「安心できる」というメリットを受けられます。また基準値上限(4.0ng/ml)に近い場合でも、将来、異常値になる危険はありますが、きちんと定期的に検診でPSA値をチェックしていけば、発見が遅れることはほとんどなく、がんが原因で亡くなるのを避けることができます。もし、PSA値が10ng/ml以上であった場合は早急に治療を要するがんが見つかる可能性が高くなりますが、専門医に相談し適切な治療を行えば、その人がPSA検診を未受診で気づかずにがんが進行した場合と比べ、余命は明らかに長くなります。つまり、大多数の人にとってPSA値を「知るメリット」のほうが、「知らないデメリット」より大きいと考えられます。
内藤 2011年10月、米国予防医学作業部会(USPSTF)が、「PSA検診は、現時点で死亡率低下効果に関する科学的証拠がない」「検診により臨床的に重要ではないがんが発見され(過剰診断)、治療を受けること(過剰治療)による不利益は無視できない」などの内容を含んだ「PSA検診中止勧告」を出しました。しかし日本泌尿器科学会は、この勧告をわが国の現状に適用することは適切ではないとの見解を出しています。
伊藤 そもそもUSPSTFの勧告の根拠となる科学的な背景そのものに問題があります。まずRCTとしては科学的な質が限定的で、PSA検診の死亡率低下効果の判定をするには参考にならない米国での研究結果を、検診の実施を否定する勧告の根拠として採用している点。加えて質の高いERSPCのRCT結果(前述)を軽視するなど、根拠となるエビデンスの理解や優先順位についての認識に問題があると、多くの専門家から指摘されています。PSA検診普及により、過剰診断や過剰治療による不利益を被る受診者が存在するのは事実です。そのためにも、我々は、PSA検診の利益と不利益をよく理解していただくための啓発活動に力を入れています。ぜひ、自分自身の健康管理の一環としてのPSA検診の受診について、真剣に考えていただきたいと願っています。一方でUSPSTFの勧告は、適切な情報提供なしに一律にPSA検診を制限するものであり、個人の価値観に合わせた選択の自由がなくなってしまいます。これは倫理的にも問題が多く、PSA検診の正しい方向性を示しているものでは決してありません。また、一部でUSPSTFの勧告が米国政府機関の公式見解と誤解される報道がありました。USPSTFは一部の運営資金を国から援助はしてもらっていますが、彼らの意見は政府機関の見解ではなく、実は、米国に数多く存在する研究班のひとつの参考意見にすぎません。今年になってニュージャージーの議会で、今回のUSPSTFの勧告に対して反対決議がなされました。さらには、USPSTFの中止勧告が正式に出された2012年5月21日の直後、「The Obama administration」が出されました。このオバマ宣言では、米国政府の管轄する保険であるメディケアは、年1回のPSAスクリーニングに対する補助を継続することが、明確に打ち出されました。米国の他の民間系の保険も、この決定に追随するといわれております。この結果からもUSPSTFの勧告が国民や前立腺がんの専門家から支持されているものでないと言えるでしょう。
内藤 わが国では過剰診断の頻度は、PSA検診で発見される前立腺がんの5〜10%程度といわれており、それほど高いものではありませんが、すでに不利益を少なくするための対策を講じています。それが「PSA監視療法」という経過観察方法です。基本的に小さくおとなしいがんが適用となりますが、経過観察中はPSA値の定期測定と、時々前立腺生検を行う必要があります。
伊藤 PSA監視療法は、まだ重要な臨床研究が進行中ですが、現時点でもすでにPSA監視療法の恩恵を受けている患者さんは多いと思います。おとなしい性質の小さながんの場合、専門医による慎重な経過観察によって、なかには一生涯治療しないですむ方もいます。また、監視療法中にがんの性質が悪くなり積極的な治療に移行した場合でも、それまでの一定期間、治療を回避することで、治療による合併症を避けることができます。現時点では、確立された治療法ではありませんので、研究を進め、適切な経過観察の方法を成熟させていく必要がありますが、今後、PSA検診が普及すれば、ますます重要な治療戦略のひとつになるでしょう。
内藤 わが国の大きな課題は、50歳以上の男性のPSA検診受診率がわずか10%程度と低いため、すぐに治療が必要ながんが、日本においてはかなり見逃されている(過少診断)のではないかということです。
伊藤 一方、前立腺がんが社会問題化した米国では、1980年代後半からPSA検診が普及し、現在では50歳以上の米国民男性の75%が受診しているといわれています。それに伴い、1992年以降、米国での前立腺がん死亡率は減少傾向に転じました。2006年は1990年と比較して39%減少するなど、PSA検診普及の成果が表れています。アメリカの学会に出席した際のタクシー内で、ドライバーに「私は泌尿器科医です」と明かすと、「私のPSA値は○○ng/mlです」と教えてくれたことがありました。アメリカでのPSA検診の普及ぶりをよく表したエピソードです。
内藤 それに対して、日本は1万人以上の前立腺がん死亡者を数え、その数は増え続けています。アメリカとまったく逆の傾向にあるのです。日米間で治療レベルに差があるとは思えません。両国間のPSA検診の認識の差が、死亡数に関する傾向の違いの要因であることは間違いないでしょう。また日本では、泌尿器科=「かかりにくい」というイメージが強いと実感します。普及のうえでは泌尿器科への正しい認識も必要です。それと同時に、患者さんにとって身近な存在であるかかりつけ医の先生方にも、「50歳を過ぎたらPSA検診」という認識を広げていく努力をしていかなければいけません。
伊藤 特に、50歳を過ぎた男性には、父の日をきっかけに、PSA検診についての理解を深めてもらえるとうれしいですね。どのようながん検診にもデメリットはありますが、それ以上にメリットの大きいのがPSA検診です。PSA値を知ることの大事さ、知らないことの怖さを理解して、積極的に受けていただくといいですね。
内藤 PSA検診は採血検査で、簡単なものですが、そこから得られる情報は、必ず役立ちます。メリットとデメリットを十分ご理解いただいたうえで、受けていただきたいですね。






